 Проведение пренатального скрининга рекомендовано для всех беременных приказом МЗ РФ от «01» ноября 2012 г. № 572н. Таким образом, данный метод прочно вошел в рутину всех акушеров-гинекологов женских консультаций. В настоящее время для проведения неинвазивного комбинированного скрининга беременных чаще всего используется программа Astraia (Astraia Software, Gmbh), которая позволяет произвести расчет итогового статистического риска наличия хромосомных аномалий плода.
Проведение пренатального скрининга рекомендовано для всех беременных приказом МЗ РФ от «01» ноября 2012 г. № 572н. Таким образом, данный метод прочно вошел в рутину всех акушеров-гинекологов женских консультаций. В настоящее время для проведения неинвазивного комбинированного скрининга беременных чаще всего используется программа Astraia (Astraia Software, Gmbh), которая позволяет произвести расчет итогового статистического риска наличия хромосомных аномалий плода.
Скрининг 1 триместра
Бета-ХГЧ, свободный. Хорионический гонадотропин человека (ХГЧ) — гликопротеиновый гормон, состоящий из двух субъединиц — альфа и бета. Обнаруживается в крови только при беременности. ХГЧ синтезируется тканью трофобласта с первых недель гестации, что обеспечивает поддержку функционирования желтого тела и стимулирование образования стероидов. Содержание ХГЧ в крови беременной женщины быстро нарастет до 8-9 недель гестации, а затем начинает постепенно снижаться. В сыворотке крови беременных обнаруживается преимущественно интактный ХГЧ и лишь незначительная концентрация свободной бета-субъединицы (около 1% относительно интактного ХГЧ). При наличии у плода трисомии 21 (синдром Дауна) в крови матери, как правило, обнаруживается двукратное повышение концентрации свободного бета-ХГЧ, что и позволяет использовать этот маркер при пренатальной оценке риска наличия данной патологии.
PAPP-A (Pregnancy-Associated Plasma Protein A)
ассоциированный с беременностью белок А — гликопротеин, который принадлежит к семейству Zn-связывающих металлопротеиназ. Уровень PAPP-A в сыворотке крови при беременности постепенно увеличивается вплоть до родов. При наличии у плода трисомии 21 (синдром Дауна) концентрация PAPP-A в крови матери в 1 триместре, как правило, вдвое ниже нормальных значений.
Программа Astraia была разработана для Института медицины плода в Великобритании (Fetal Medicine Foundation, FMF). Эта программа, в соответствии с заложенными в ней данными по медианам биохимических показателей, а также результатам УЗИ, позволяет рассчитать риск наличия той или иной хромосомной патологии плода. Как известно, существует два возможных варианта проведения скрининга в 1 триместре: по системе 1 или 2 посещений клиники. Обследование по системе 1 посещения клиники (OSCAR — One Stop Clinics for Assessment of Risk) предполагает проведение УЗИ и взятие крови для проведения биохимического анализа в один день (предпочтительно на сроке 12 недель гестации). Второй возможный вариант проведения скрининга 1 триместра включает в себя проведение биохимического анализа на сроке 9-10 недель гестации, а УЗ скрининга — на сроке 12 недель. После получения всех результатов выполняется комбинированный расчет риска наличия хромосомных аномалий плода в программе Astraia.
Скрининг 2 триместра
При наличии пограничных результатов оценки риска, а также, если по каким-либо причинам скрининг 1 триместра не был выполнен в срок, возможно проведение тройного биохимического теста (β-ХГЧ, α-фетопротеин, свободный эстриол) с программным расчетом рисков во 2 триместре. Кроме того, во 2 триместре возможно проведение четверного, или квадрупл-теста, когда к определению трех вышеперечисленных показателей добавляется определение ингибина А.
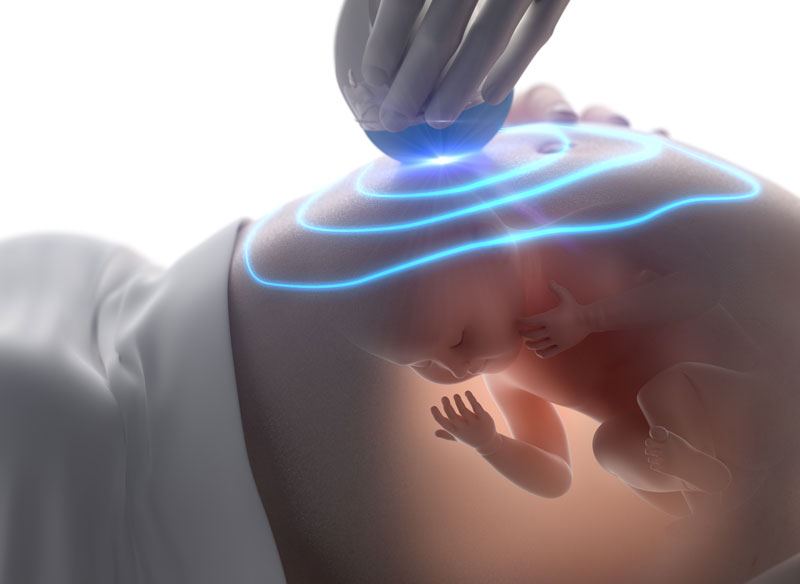
Таким образом, врачи уже привыкли полагаться на результаты таких неинвазивных и легкодоступных методов как биохимический анализ крови и УЗИ. Но так ли эти методики надежны? Давайте взглянем на таблицу: точность выявления синдрома Дауна посредством комбинированного скрининга 1 триместра составляет 85%, а синдрома Эдвардса (трисомия 18) — всего 75%. Это значит, что данный метод «пропустит» 15 из 100 случаев синдрома Дауна и 25 из 100 случаев синдрома Эдвардса! Звучит удручающе, не так ли? Но помимо всего прочего, скрининг 1 триместра дает до 5% ложноположительных результатов, а это значит, что 5 женщинам из 100 врач порекомендует не нужный им инвазивный диагностический тест, который может осложниться самопроизвольным абортом. Диагностическая ценность скрининга 2 триместра еще менее значима: до 27% хромосомных аномалий плода не будет выявлено, а к моменту готовности результатов скрининга сроки, когда беременность можно будет прервать по медицинским показаниям, уже практически истекут.
| Скрининговый тест | Тип теста | Какие аномалии обнаруживает | Точность теста | Как долго ждать результатов |
|---|---|---|---|---|
| Комбинированный скрининг в 1 триместре | Анализ крови + УЗИ | Синдром Дауна | 85% (5% ложноположительных результатов) |
~ 1 неделя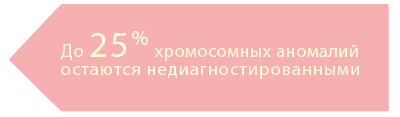 |
| Трисомия 18 | 75% | |||
| НИПТ (анализ внеклеточной ДНК плода) | Анализ крови | Синдром Дауна | 99% (<1% ложноположит. результатов) |
~ 2 недели |
| Трисомия 13 | 91% | |||
| Трисомия 18 | 99% | |||
| Скрининг во 2 триместре (четверной тест) | Анализ крови | Синдром Дауна | 75% (5% ложноположит. результатов) |
~ 1 неделя |
| Трисомия 18 | 73% | |||
| Spina Bifida | 80% | |||
| Комбинированный скрининг 1 и 2 триместра* | 2 анализа крови на разных сроках + УЗИ | Синдром Дауна | 92% (3-4% ложноположит. результатов) |
Результаты анализа крови в 1 триместра – через 1 неделю, если без отклонений. Как правило, необходим повторный анализ по 2 триместре |
| Трисомия 18 | 90% | |||
| Spina Bifida | 80% |
* — УЗИ в первом триместре на сроке 11-13 недель гестации (толщина воротникового пространства) + 2 анализа крови: в первом триместре — в промежутке между 11 и 13 неделями гестации (PAPP-A, общий β-ХГЧ), во втором триместре – между 15 и 18 неделями гестации, но не позже 21 недели (α-фетопротеин, эстриол, ингибин A, общий β-ХГЧ)
Таким образом, в случае диагностирования высокого риска наличия хромосомной патологии, пациенткам рекомендуется проведение инвазивных диагностических исследований для точного анализа хромосомного набора плода.
Инвазивные диагностические методы
Биопсия ворсин хориона, которая проводится на сроке 10-12 недель гестации, позволяет получить ткань плаценты и проанализировать точный хромосомный набор плода для выявления генетических аномалий. Биопсия ворсин хориона может производиться как трансабдоминально, так и трансцервикально. Если срок беременности превышает 15 недель, то возможно проведение другого инвазивного исследования — амниоцентеза, когда выполняется пункция амниотической оболочки с целью получения околоплодных вод для последующего лабораторного исследования.
Когда рекомендуется проведение инвазивного диагностического исследования:
- Аномальные результаты скрининга 1 или 2 триместра
- Наличие хромосомной аномалии плода в предыдущей беременности
- Семейный анамнез генетических заболеваний
- Если мать или отец ребенка являются носителем генетического заболевания
- Возраст женщины более 35 лет
Научный прорыв в области диагностики хромосомных аномалий плода
Риск рождения ребенка с синдромом Дауна
в зависимости от возраста женщины
По данным статьи Wu J, Morris JK. «Trends in maternal age distribution and the live birth prevalence of Down’s syndrome in England and Wales: 1938–2010». Eur J Hum Genet 2013;21:943-7.
Несомненный плюс инвазивных диагностических тестов — возможность получить генетический материал плода и сказать со 100% уверенностью о наличии или отсутствии хромосомной патологии у ребенка. Но данные методы имеют и свою обратную сторону: риск самопроизвольного аборта после таких инвазивных процедур колеблется в пределах от 0,1% до 1%. Несмотря на то, что данный процент кажется довольно маленьким, давайте задумаемся: имеем ли мы право рисковать 1 беременностью из 100? И стоит ли игра свеч? Как мы отметили выше, инвазивное диагностическое исследование особо рекомендуется женщинам старшего репродуктивного возраста. Известно, что с возрастом у человека накапливаются генетические мутации, таким образом, риск рождения ребенка с генетическими аномалиями прогрессивно возрастает уже после 35 лет, а в возрасте 40-44 года риск рождения ребенка с синдромом Дауна составляет 1:66.
Но кто, как правило, решается на беременность после 40 лет? Чаще всего это пациентки, которые долго не могли заполучить беременность естественным путем. Таким образом, значительную долю беременных женщин после 40 лет составляют пациентки, которые в течение очень продолжительного времени лечились от первичного или вторичного бесплодия и наконец-то заполучили пусть и позднюю, но такую долгожданную беременность в результате применения вспомогательных репродуктивных технологий (ВРТ). Имеем ли мы моральное право подвергать данных пациенток риску самопроизвольного аборта? Пожалуй, это риторический вопрос. Но здесь совсем недавно на помощь врачу акушеру-гинекологу пришел новейший инновационный метод — неинвазивное пренатальное тестирование (НИПТ), точность которого достигает 99,9%.